Di Urs Gasche, Infosperber
Nella prossima votazione sull'”Iniziativa per l’alleggerimento dei premi” (9 giungo), gli elettori hanno la concreta possibilità, accettandola, di protestare contro il fatto che i governi e i parlamentari federali e cantonali falliscono da decenni sul problema dei prezzi della salute. Fin qui essi hanno ceduto regolarmente alla lobby dell’industria sanitaria e rifiutato le misure da tempo necessarie per tenere sotto controllo i costi e quindi i premi.
Il rimprovero può essere mosso anche agli elettori: hanno eletto questi parlamentari, molti dei quali sono lobbisti. Tuttavia, il 23% degli adulti che non ha diritto di voto deve pagare premi troppo alti.
In vista del voto, la lobby della salute cerca di addossare la colpa dei premi esorbitanti agli stessi contribuenti: si recano troppo spesso dal medico o in ospedale, “consumano” troppi servizi sanitari e “si servono del buffet a discrezione” (NZZ). Il termine abusato è “mentalità da assicurazione completa”. La sola organizzazione di categoria Economiesuisse, che rappresenta gli interessi dell’industria sanitaria, sta spendendo un milione di franchi nella campagna referendaria per combattere il limite massimo del dieci per cento.
Senza dubbio ci sono persone che hanno un senso esagerato del diritto. Tuttavia, è stato scientificamente dimostrato che questi “frequentatori compulsivi di medici” sono una piccola minoranza. La stragrande maggioranza della popolazione non va dal medico senza una buona ragione, e di certo non richiede operazioni non necessarie. E ancora di recente sulla NZZ possiamo leggere: “I fornitori determinano in larga misura la domanda di servizi medici, poiché i pazienti di solito non hanno conoscenze specialistiche”.
Lo Stato è il principale responsabile dei costi elevati
Le decisioni più importanti sui costi dell’assicurazione di base obbligatoria sono prese dallo Stato:
- I cantoni amministrano o regolano gli ospedali. Questi consumano circa il 30% dei premi (esclusi i farmaci ospedalieri). Il risultato finora è un numero eccessivo di ospedali con un numero spesso insufficiente di interventi eseguiti dalle loro équipe. Questo porta a complicazioni più costose e a ri-ospedalizzazioni non programmate. I risultati dei trattamenti sono registrati in modo inadeguato e, quando esistono, non sono pubblicati in modo comprensibile e comparabile. Esiste un’insensata “corsa agli armamenti ospedalieri” tra i Cantoni.
- Il governo federale regolamenta i farmaci. Sono responsabili di quasi il 24% dei premi (compresi i farmaci ospedalieri). Risultato patetico: in nessun altro Paese europeo gli assicuratori malattia e i pagatori di premi devono pagare così tanto per i farmaci come in Svizzera.
Conclusione: la Confederazione, i Cantoni e i loro parlamenti hanno fallito. I contribuenti non devono più pagare il conto con premi eccessivi. Un limite massimo per i premi del 10% del reddito trasferisce parte dell’onere dei premi alla Confederazione e ai Cantoni. Questo potrebbe essere un incentivo per gli organi politici a mettere finalmente al proprio posto l’eccessivo peso dell’ industria della sanità.
Il fallimento politico in tre punti
I punti deboli sono riconosciuti da decenni. E molte proposte sono state e sono tuttora all’esame. Le riassumiamo brevemente qui di seguito. Tuttavia, le riforme sostanziali non hanno avuto alcuna chance in politica contro l’industria della sanità, che trae profitto dai 35 miliardi di franchi di premi pagati in Svizzera ogni anno. Sempre dalla NZZ, ma di 6 anni fa: “La domanda principale non è cosa fare. La questione è come convincere i giocatori a farlo. Alle associazioni manca l’interesse e ai partiti il coraggio di fare proposte di risparmio reali”.
- Incentivi finanziari sbagliati
Il denaro ha un’importante funzione di guida. Ma sono proprio gli incentivi finanziari a essere impostati in modo sbagliato. Tutti gli economisti sanitari sono d’accordo da decenni. La maggior parte dei medici di base può aumentare il proprio reddito con ogni singolo servizio che fornisce. Le conseguenze sono assurde: i medici che curano i pazienti in modo scorretto e quindi più a lungo vengono “premiati” con un reddito più alto. Possono aumentare il loro reddito anche facendo qualcosa non necessaria dal punto di vista medico o vendendo farmaci che non sono assolutamente necessari. I medici più bravi, invece, che curano i pazienti il più rapidamente possibile, guadagnano meno di loro e sono “penalizzati” con un reddito più basso.Gli ospedali possono ‘sfruttare’ al meglio i loro reparti, generare maggiori entrate ed evitare deficit fornendo diagnosi e trattamenti intensivi inappropriati e interventi chirurgici non necessari in regime di ricovero. Ci sono addirittura ospedali che pagano ai chirurghi un bonus se operano più frequentemente.
- Pianificazione ospedaliera inadeguata
Con le loro liste, i Cantoni stabiliscono quali ospedali e quali servizi ospedalieri devono essere pagati dalle casse malattia. A quasi trent’anni dall’introduzione dell’assicurazione di base obbligatoria, la Svizzera dispone di un terzo in più di letti ospedalieri per abitante rispetto ai Paesi Bassi e addirittura oltre il 60% in più rispetto a Danimarca e Svezia, con trattamenti di conseguenza più numerosi e più lunghi. Gli ospedali non hanno dovuto e non devono dimostrare che gli svizzeri ne traggono beneficio in termini di salute.
Per quasi tre decenni, i Cantoni si sono dimostrati incapaci di pianificare e investire su base sovra-regionale. Eppure la Confederazione continua a stare a guardare, nonostante i costi inutili ammontino a miliardi. Inoltre, non è riuscita a garantire che la qualità delle cure sia standardizzata in tutta la Svizzera e che esistano classifiche di qualità a livello nazionale: in quali reparti ospedalieri – per procedure comparabili su pazienti comparabili – si sono verificati più frequentemente infezioni ospedaliere, complicazioni, ri-ospedalizzazioni non pianificate o decessi?L’Associazione nazionale per lo sviluppo della qualità negli ospedali (ANQ) pubblica una serie di dati sulla qualità che mostrano quali interventi in quali ospedali provocano un numero di complicazioni significativamente superiore al previsto. Tuttavia, i confronti non vengono pubblicati sotto forma di una classifica che possa essere rapidamente compresa da tutti. Solo la pubblicazione di tali classifiche porta a un rapido miglioramento della qualità delle cure, come è stato scientificamente dimostrato da tempo. Una migliore qualità porta a una riduzione dei costi. “Il lobbismo ha raggiunto un livello intollerabile nel settore sanitario”, ha detto il presidente del Centro, Gerhard Pfister, al Tages-Anzeiger il mese scorso.
- Scarsa volontà di migliorare il sistemaMedici, ospedali, farmacie, aziende farmaceutiche e produttori di medicinali si oppongono a modifiche del sistema attuale, modifiche che ridurrebbero le loro entrate. Tutti loro hanno una lobby finanziariamente potente. Sono inoltre direttamente rappresentati nel Parlamento federale e nei Parlamenti cantonali, e hanno un’enorme influenza grazie alle loro conoscenze in questo complesso settore. Per questo motivo le seguenti riforme fondamentali, che ridurrebbero i costi, non hanno avuto finora alcuna possibilità:1) Per quanto possibile, nessuna remunerazione per le singole prestazioni (Tarmed o Tardoc burocratico). I medici di base sono essenzialmente remunerati con tariffe forfettarie pro-capite (numero di pazienti trattati) e/o ore di lavoro e/o tariffe forfettarie. Oppure con stipendi, come in alcuni studi collettivi HMO. O, ancora, lavorando almeno in reti di fornitori di cure primarie con responsabilità di budget (come Medix). I medici ospedalieri sono essenzialmente remunerati in base al loro orario di lavoro. Ai medici ospedalieri e specializzati non è più consentito assumere partecipazioni finanziarie in società di laboratorio, istituti di radiologia e altri istituti diagnostici.
1) Una ragione importante dei costi più elevati in Svizzera – nonostante i numerosi modelli di medici di base – è l’accesso diretto ai medici specialisti. La situazione è diversa in quasi tutti i Paesi europei. Conoscete il modello “gatekeeper”? i pazienti non si rivolgono direttamente a uno specialista, ma – tranne che per le emergenze – prima a uno studio HMO, cioè a un medico di famiglia, a un pediatra, a un ginecologo o a un oculista. Questi fornitori di cure primarie vengono così notevolmente potenziati. Sono stati dimostrati risparmi tra il 10 e il 40% per pazienti con un profilo di rischio comparabile. Fino all’introduzione dell’obbligo di gatekeeper, il governo federale farebbe in modo che le compagnie di assicurazione sanitaria possano offrire premi significativamente più bassi per i modelli HMO/medico di famiglia collegati al monitoraggio della qualità o a un circolo di qualità. Gli assicurati che consultano prima un medico specialista senza necessità dovrebbero pagare un ticket più alto.
3) I compensi di radiologi, urologi, oftalmologi, anestesisti e chirurghi, che percepiscono compensi particolarmente elevati, saranno ridotti, mentre quelli dei medici di base saranno notevolmente aumentati.
4) Gli infermieri formati a questo scopo trattano autonomamente negli ospedali e nelle farmacie problemi medici semplici come il piede dell’atleta, le infezioni della vescica, le ustioni minori, la diarrea o il raffreddore. I loro servizi vengono fatturati all’assicurazione di base.
5) In futuro, le compagnie di assicurazione sanitaria in Svizzera pagheranno solo il prezzo del farmaco generico più economico, a meno che i medici non prescrivano il farmaco originale per motivi sanitari particolari. Questo principio “aut idem” si applica in quasi tutti i Paesi europei. Solo le casse malattia svizzere – nonostante il requisito legale di economicità – devono rimborsare anche il più costoso dei farmaci intercambiabili. L’Ufficio federale della sanità pubblica ha semplicemente introdotto un sistema burocratico di diversi ticket che viene costantemente adeguato.
6) Le assicurazioni sanitarie sono autorizzate a rimborsare prestazioni comparabili, come farmaci da prescrizione o soggiorni di riabilitazione, anche se ottenute all’estero.
7) Il governo federale deve immediatamente fare in modo che gli ospedali non abbiano più un vantaggio finanziario se trattano pazienti ricoverati anziché ambulatoriali. Questo pone fine ad anni di controversie.
8)Il consiglio federale stabilisce lo stesso numero minimo di casi per tutte le sedi ospedaliere a livello nazionale, il che significa che i reparti ospedalieri con un numero di casi insufficiente devono chiudere.
9) Secondo l’OCSE, gli errori e le infezioni evitabili rappresentano il 10% dei costi ospedalieri. Il governo federale deve richiedere a tutto il personale medico di segnalare online a un ufficio centrale i sospetti errori di trattamento e i sospetti effetti collaterali. La mancata segnalazione sarà sanzionata. I segnalanti sono protetti da eventuali sanzioni. Il sistema di segnalazione in Danimarca funge da modello. Secondo i dati precedenti del competente Ufficio federale, ogni anno negli ospedali svizzeri si verificano circa 60.000 casi di danni alla salute evitabili. Ciò è tragico per le persone colpite, e causa costi inutili.
10) Le casse malattia non sono più obbligate a rimborsare tutti i trattamenti in tutti gli ospedali riconosciuti a livello cantonale. L’obbligo di stipulare un contratto viene cancellato nei casi in cui i risultati del trattamento (qualità dell’esito) possono essere misurati. Anche l’obbligo di stipulare un contratto con i medici curanti sarà abolito nei casi in cui i risultati del trattamento possono essere misurati. L’Associazione nazionale per lo sviluppo della qualità negli ospedali (ANQ) pubblica una serie di dati che mostrano quali interventi in quali ospedali comportano un numero di complicazioni significativamente superiore al previsto. Il governo federale dovrebbe rendere obbligatoria la partecipazione degli ospedali e stabilire le linee guida per la registrazione di una “qualità dei risultati” standardizzata e comparabile.
11) La Confederazione sta creando una piattaforma online centralizzata per i dossier standardizzati dei pazienti, come esiste per le transazioni bancarie e le imposte. I dati anonimizzati saranno valutati per un confronto di qualità. Le organizzazioni per la tutela dei consumatori l’avevano chiesto già dodici anni fa.
12) Chi vuole beneficiare della riduzione dei premi e della regola del 10% del reddito (se adottata) non deve potersi permettere un’assicurazione ospedaliera complementare. Secondo le compagnie di assicurazione sanitaria, quasi il 10% dei beneficiari di riduzioni dei premi ha attualmente un’assicurazione ospedaliera integrativa semi-privata, privata o combinata. Non sono comprese le piccole assicurazioni integrative per le cure dentistiche, la medicina complementare o le terapie non mediche.
L’assistenza medica di base in Svizzera costa molto di più che nei Paesi comparabili, Danimarca, Svezia o Paesi Bassi. Ciò non può essere spiegato né in termini medici né in termini di potere d’acquisto del Paese, che è paragonabile.
Nonostante i costi molto più elevati, gli svizzeri, a parità di status sociale ed economico, non vivono più a lungo o maggiormente in salute rispetto ai paesi sopra citati.
I medici, gli ospedali, i farmacisti e le aziende farmaceutiche non sono ancora riusciti a dimostrare i vantaggi che la nostra assistenza sanitaria estremamente costosa comporta per gli svizzeri. E il problema non è stato risolto con l’occasionale menzione di tempi di attesa più brevi.
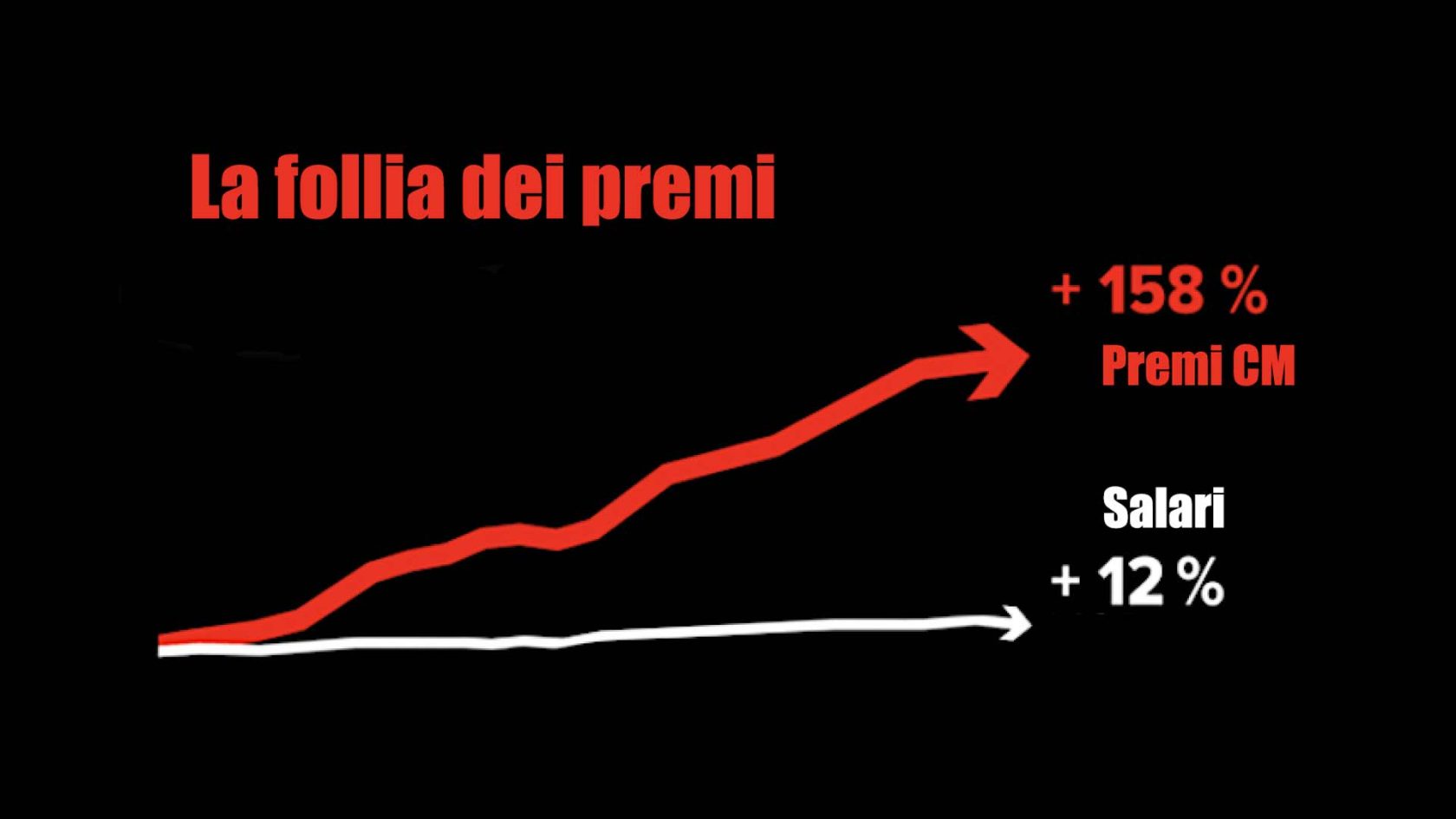
Nell’immagine: l’andamento dei salari e dei premi di assicurazione sanitaria dall’introduzione dell’assicurazione di base obbligatoria nel 1996